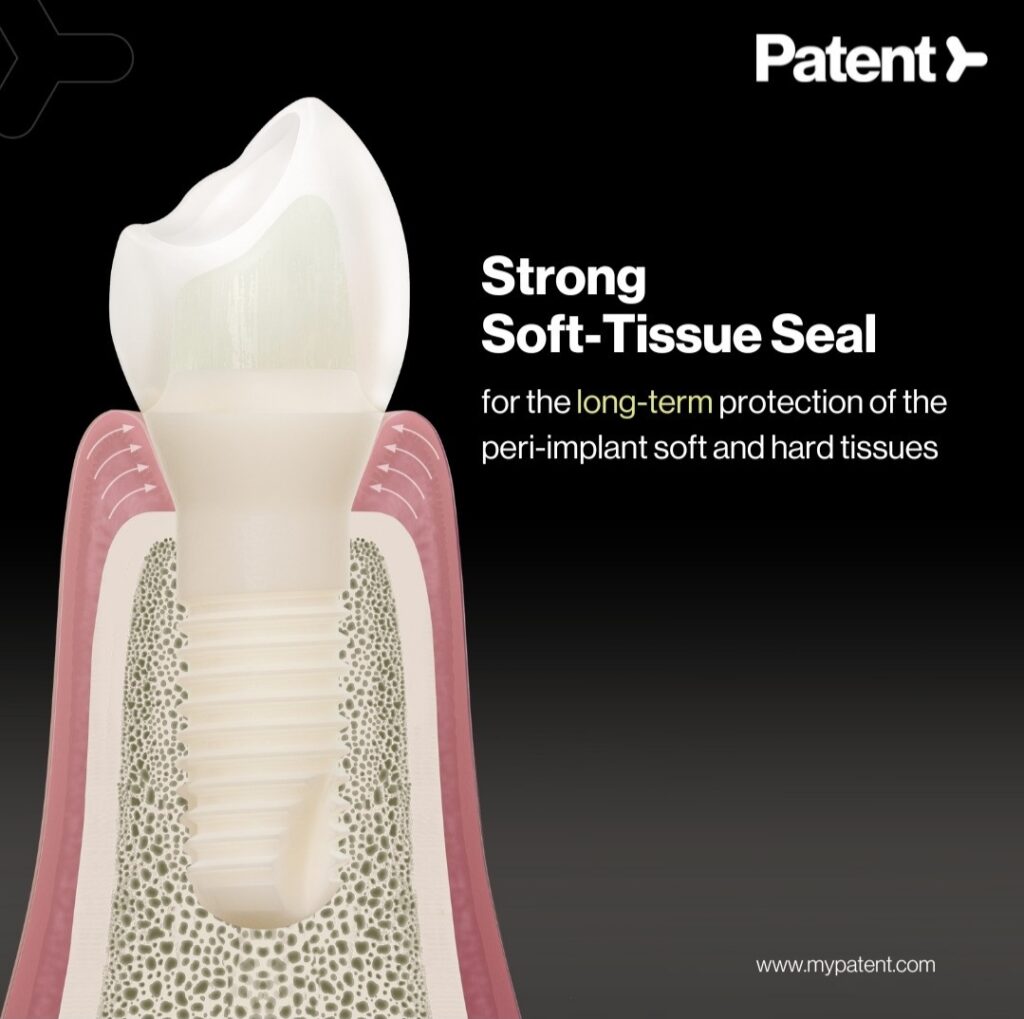
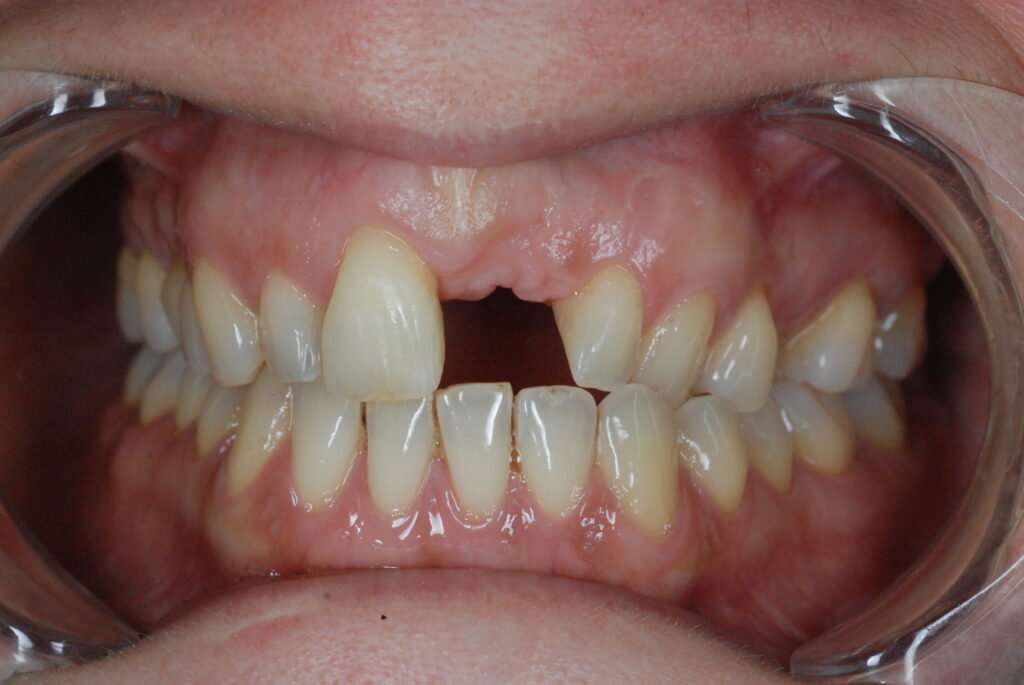
Τα οδοντικά εμφυτεύματα αποτελούν τη σύγχρονη και αξιόπιστη λύση για την αντικατάσταση χαμένων δοντιών . Είναι πιο σταθερά, ανθεκτικά ,μεγάλης διάρκειας και βοηθούν στην διατήρηση της γνάθου , αφού η θέση που χρησιμοποιείται για το εμφύτευμα αντικαθιστά το κενό της ρίζας ,αλλά και με την πάροδο του χρόνου βοηθάει στη συνέχιση της διέγερσης της ανάπτυξης οστού καθώς ελαχιστοποιεί την […]
Υπάρχουν πολλοί λόγοι για την απώλεια δοντιού και μερικές φορές συσσωρεύονται στο ίδιο άτομο , γεγονός που αυξάνει τον κίνδυνο νωδότητας. Ως παιδί η απώλεια ενός δοντιού είναι η μετάβαση στην ενήλικη ζωή , ως ενήλικας όμως είναι μια οδυνηρή και μη αναστρέψιμη διαδικασία με μακροχρόνιες συνέπειες για την αισθητική και λειτουργική ικανότητα , ακόμα και για την αυτοπεποίθηση […]
Μια από της πιο όμορφες στιγμές στην ζωή της γυναίκας είναι η περίοδοs της εγκυμοσύνης, η οποία όμως είναι μια κατάσταση που προκαλεί στο σώμα της, πολύ μεγάλες αλλαγές και όχι μόνο στον οργανισμό και στην υγεία μιας γυναίκας, αλλά και στην στοματική κοιλότητα. Οι ορμονικές μεταβολές επηρεάζουν πάρα πολύ τα ούλα με αποτέλεσμα να αυξάνονται οι πιθανότητες εμφάνισης […]
Οι φρονιμίτες ειναι τα τελευταία δόντια που ανατέλλουν στο στόμα και συνήθως βγαίνουν μετά τα δεκαοχτώ γι’αυτό και λένε πως με την ανατολή τους φρονιμεύουμε .Όταν διευθετούνται σωστά και τα ούλα που τα περιβάλλουν είναι υγιή , τότε δεν χρειάζεται να αφαιρεθούν . Η εξαγωγή των φρονιμιτών ειναι απαραίτητη όταν η ανατολή τους εμποδίζεται να γίνει σωστά . Οι κυριότερες […]
Τα λέιζερ στην Περιοδοντολογία και στην Εμφυτευματολογία Τα θετικά αποτελέσματα από τη χρήση των ακτίνων laser στην Ιατρική, οδήγησαν τα τελευταία χρόνια στην επέκταση των εφαρμογών τους και στην Οδοντιατρική και στην ειδικότερα στην Περιοδοντολογία και στην Εμφυτευματολογία, κυρίως όσον αφορά στην βακτηριοκτόνο δράση τους και στην αιμόσταση. Το θεμέλιο για την ορθή εφαρμογή του laser είναι η γνώση […]
ΠΑΡΑΓΩΓΗ ΜΟΣΧΕΥΜΑΤΟΣ ΑΠΟ ΤΟΝ ΑΣΘΕΝΗ PRGF Σε πολλές χειρουργικές επεμβάσεις στο στόμα ή ακόμη και σε απλές εξαγωγές, χρειαζόμαστε την γρήγορη επούλωση της περιοχής και την πλήρη αποκατάστασή της. Πολλά ξένα συνθετικά υλικά έχουν χρησιμοποιηθεί , αλλά τίποτα ασφαλέστερο από την τοποθέτηση στην περιοχή των στοιχείων του αίματος από τον ίδιο τον ασθενή. Η μέθοδος της απομόνωσης των αιμοπεταλίων […]
Τα 4 στάδια από την Ουλίτιδα στην Περιοδοντίτιδα … Η περιοδοντική νόσος εξελίσσεται συνήθως σε 4 στάδια, τα οποία καθορίζονται με βάση την έκταση της βλάβης στο οστό, στα ούλα και στο συνδετικό ιστό που περιβάλλουν τα δόντια. 1. ΟΥΛΙΤΙΔΑ Η […]